他院で親知らずを抜けないといわれた方、ご相談下さい

「親知らずを抜きたくて歯医者さんに行ったのに、大学病院を紹介されてしまった」みなさんも親知らずの抜歯でこんな経験をしたことはありませんか?
親知らずの抜歯は、外科的技術が必要となります。
当院では歯ぐきの中に完全に埋まっている、横向きに生えているなど、難しいとされる抜歯にも対応しております。
大学病院に紹介状を書いてもらったが、大学病院に通院する時間がない。近所の歯医者で抜歯してほしい等ありましたら、葛飾区お花茶屋の歯医者エムズエテルナデンタルクリニックにご相談下さい。
親知らずはいつでも抜けますか?

感染による炎症があり、痛みが強く出ていたり、膿が出ている場合は、抗菌薬によって症状を軽くしてからでなくては歯を抜くことが出来ません。
炎症が強い時は麻酔が効きにくい場合があるため、症状が軽い時に抜いておくことをおすすめします。
年齢を重ねていくと徐々に骨が硬くなり、親知らずと顎の骨が癒着し、抜歯がしにくくなるため、なるべく若く健康なうちに抜歯することをおすすめします。
また、女性は、妊娠中に痛みなどトラブルが起きると大変ですので、妊娠前の抜歯をお勧めします。妊娠すると、麻酔や内服薬が制限される時期があるので、親知らずを見つけたときには予防の意味もかねて、痛みが出ていなくても抜歯することをおすすめします。
親知らずの抜歯にはどれくらい時間がかかりますか?

親知らずの抜歯は上下で難易度が異なります。
上の親知らずの抜歯は、多くの場合5分以内に終わります。
下の親知らずは歯ぐきの中に埋まっている歯でも15~30分で終わります。
中には時間を要する症例もありますが、なるべく短時間・低侵襲での施術を心がけています。
親知らずとは
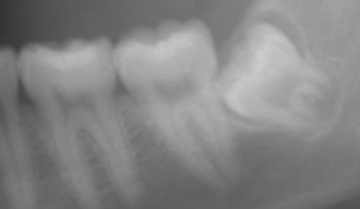
親知らずは前歯から数えて8番目の永久歯です。奥歯の大きな歯を大臼歯といいますが、親知らずは三番目の大臼歯なので第三大臼歯(だいさんだいきゅうし)と呼ばれています。
20歳前後で生えてくることが多いのですが、生まれつき親知らずが無い人や、あっても歯茎の中にあり、一生出てこない人もいます。
どうして親知らずが痛くなるのか
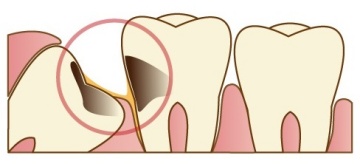
親知らずの痛みの原因のほとんどは、虫歯や歯周病などにあります。
親知らずの一部が露出していると、隣の歯との間に歯垢が溜まり不潔になります。歯ブラシなどで清掃しにくい場所でもあるので菌が増殖しやすく、虫歯や歯周病になり、痛みを引き起こします。
また下の歯ぐきが痛む原因に上の親知らずが出てきて、下の顎の歯ぐきに噛みこんで痛むことももあります。この場合下が痛いのですが、上の親知らずの抜歯を行います。
親知らずを抜くとどのくらい痛みますか?

親知らずを抜歯すると痛む、腫れるといった印象がある方もいらっしゃると思います。
一般的に下の親知らずを抜歯すると痛みや腫れが出やすいですが、上の親知らずでは痛みや腫れはあまりありません。
下の親知らずを抜歯した場合、症状が長く出た場合ですと腫れは3~4日、痛みは7~10日出ることがあります。個人差も大きいので全く腫れや痛みのない方もいらっしゃいます。
上下で抜歯の必要がある場合、当院ではまず症状の少ない上の抜歯から勧めています。
親知らずに限らず、一般的な抜歯についてですが、外科的な侵襲を加えることになります。体は侵襲に対して治ろうとします。そのときに起こるのが炎症です。
炎症とは①発赤、②腫脹、③発熱、④疼痛、⑤機能障害を特徴とする生体反応です。
埋まっている親知らずの抜歯では、歯ぐきを切開したり、親知らずの周りの骨を削ることがあるので炎症が強く出ることがあります。 親知らずの抜歯で腫れたり痛みが出たりするのはそのせいです。下の親知らずの抜歯では、頻度は低いですがアメ玉を口にいれているように大きく腫れる場合もあります。ただし、必ず炎症が強くでるわけではありません。まっすぐ生えていたりする場合は炎症が強く出ないこともあります。 傷口が治るために炎症は必ず起きます。ただし、炎症が強く出ないようにすることもできます。
当院では、抜歯後の炎症を抑えるにするために①最小限の施術時間②最小限の切開③最小限の骨削除④抗生物質、鎮痛剤の術前・術後投与⑤抜歯前に炎症がある場合は消炎処置を心がけております。
親知らずの生え方
親知らずの生え方は、大きく3つのタイプに分けることができます。
1つ目は「まっすぐ完全に生えているタイプ」
まっすぐ生えており、他の歯と同じように機能している親知らずは問題が起きにくいです。ただし親知らずの後ろ側が歯磨きがしにくいので注意が必要です。
親知らずは基本的に退化している歯ですので、このタイプの人はあまり多くはいません。
2つ目は「一部が露出していたり、斜めに生えているタイプ」
親知らずが斜めや横向きに生えると、その一部分が歯ぐきから出てくることがあります。このタイプは隣の歯との隙間・歯と歯茎の隙間に歯垢や汚れが溜まり、歯磨きがしにくい、出来ないために虫歯や歯周病にかかるリスクが高くなります。
一番多いのがこのタイプです。
3つ目は「完全に埋まっているタイプ」です。
親知らずが骨の中で横向きに形成され、完全に埋まっている人もいます。このタイプの親知らずは汚れがたまりにくく、虫歯や歯周病の原因となることはあまりありません。
また、からだのなかに生じた病的な袋状のものを嚢胞(のうほう)といいますが、稀に骨の中に嚢胞を作り、骨を圧迫したり溶かしたりすることもあります。その場合には抜歯や手術の対象になることもあります。
親知らずは抜かなくてはいけませんか?
親知らずは必ず抜歯しなければならないわけではありません。抜歯した方がいい場合、しない方がいい場合があります。
①抜歯しない方がいい場合
親知らずがまっすぐ生えて正常に機能している場合、清掃状態が良く、虫歯や歯周病になりにくい場合、完全に歯肉の中に埋まっている場合などは、あえて抜く必要はありません。
また、虫歯や歯周病などで失った歯の代わりに親知らずをブリッジの支台として利用したり、親知らずをドナー歯として他の部位に移植する場合も抜歯せずに残しておくことがあります。
②抜歯した方がいい場合
親知らずの生え方や清掃状態が悪く虫歯や歯周病になりやすい場合、すでに症状が見られる場合には抜歯が推奨されます。 また、不潔になりやすい部分があると、虫歯菌や歯周病菌が増殖しやすく、口腔内の菌数が多くなれば親知らず以外の歯にも悪影響が出やすくなります。
歯列矯正をする予定がある場合・した場合も、歯並びの後戻りに原因になることがあるため、抜歯が推奨されます。
抜歯して数日後から痛みが強くなってきたらドライソケットかもしれません
抜歯をすると歯を抜いたところを治すために血が出ます。歯を抜いた穴に血液が満たされて血餅というゼリー状の血の塊が出来て骨の表面をふさぎます。
この血の塊が取れてしまい、再出血しないで骨が露出し、痛みが出る状態をドライソケットといいます。
ドライソケットの症状として
・親知らず抜歯後よりも、2~3日経ってからの痛みが強くなってきた。
・痛み止めを服用しても効かない、効きにくい、痛み止めの効果がすぐ切れる。
・親知らず抜歯後、1週間以上経っても痛みがおさまらず、むしろひどくなっている。
・何もしなくてもズキズキと痛む。
・飲んだり食べたり風が当たったりするともっと痛い。
・傷口である穴が、赤黒い塊で埋まっておらず、白っぽく見える。
ドライソケットの原因として
・抜歯後に血があまり出なかった。
・うがいをしすぎて血の塊がとれてしまった。
・抜歯した部分に触れる・吸う。
・飲酒や運動、長風呂など血流のよくなること。
・喫煙。
ドライソケットになってしまった方に対しては痛みをとる処置を行います。
抜歯した穴に鎮静剤や抗生剤をいれ骨が露出しないようにふたをします。
再掻把といって骨を触って再度出血させ血の塊をつくる方法もありますが、痛みを伴うため当院では薬を詰めて傷が治るのを待つことが多いです。
持病をお持ちの方の抜歯
血液をサラサラにするお薬を服用されている方の抜歯

脳梗塞や心筋梗塞など、心臓や脳血管の病気の治療で血液をサラサラにするお薬を服用されている方がいらっしゃいます。
抜歯の際には血液がサラサラして流れが良いと、歯を抜いた後に血が止まりにくくなります。
血液をサラサラにするお薬には大きく分けて二種類あります。凝固因子の働きを抑える抗凝固薬と血小板の働きを抑える抗血小板薬です。
抗凝固薬に分類されるもの:ワーファリン、ヘパリン剤など。
抗血小板薬に分類されるもの:バイアスピリン、パナルジン、プレタール、エパデールなど
では血液をサラサラにするお薬を服用していると抜歯はできないのでしょうか。
抗凝固薬の服用の中止により1%で重篤な脳梗塞が発症したと報告があり、治療が出来るレベルにコントロールしたうえで、お薬の服用を継続したまま抜歯を行います。
基準としては、PT―INR(ワーファリンの量の調整の際に使用される血液凝固能検査)が3.0以下であれば休薬せずに抜歯が可能です。抜歯に際して自己診断で休薬されることのないようにお願いします。
抗凝固薬や抗血小板薬を服用されていても、コントロールされていれば、ガーゼによる圧迫や縫合処置で抜歯後の止血は可能です。
骨粗鬆症のお薬を服用されている方の抜歯

骨粗鬆症(こつそしょうしょう)の治療や悪性腫瘍の骨転移の治療にビスホスホネート系薬剤(BP系薬剤)やデノスマブ製剤という骨を強くするお薬が使用されています。
該当するお薬を使用中の方・これから使用予定の方は必ず早めにお知らせください。
この薬剤を使用されている方に抜歯やインプラント治療など顎骨に刺激が加わる治療を行いますと、顎骨壊死が起きることがあります。
顎骨が壊死すると、歯肉腫脹・疼痛・排膿・歯の動揺・顎骨の露出などが生じます。
この顎骨壊死は発生機序が未だに不明であり、予防法・対処法も確立されていません。
事前にお薬の利用を中止しても顎骨壊死発生の減少は認められていないそうです。
BP系薬剤やデノスマブ製剤利用されている方の抜歯などの歯科治療に際し、2016年に公開された顎骨壊死検討委員会ポジションペーパー2016では、休薬を積極的に支持する根拠には欠けると結論付けています。
もちろんお薬の使用をやめれば骨がもろくなりやすくなるため、骨折のリスクは高くなります。
顎骨壊死は感染が引き金となっていることが分かっています。顎骨壊死を予防するためには、まずは感染予防を徹底して行うことが重要です。
糖尿病の方の抜歯
基本的に、HbA1cや空腹時血糖値等がしっかりとコントロールされていれば抜歯は可能です。事前にかかりつけのお医者さんに最新の検査数値の確認をお願いいたします。
糖尿病の方は治療前に必ず早めにお知らせください。特に薬物療法をしている方は、服用している薬やインスリンの種類と量も必ずお伝えてください。
糖尿病はコントロールが悪いと抜歯後に傷口が治りにくく、感染症を併発しやすいことが知られています。治療前に糖尿病の検査数値を改善することが必要です。
抜歯後は出血を伴いますのでしばらくお食事が出来なくなりますので低血糖にも注意が必要です。また歯科治療によるストレスや局所麻酔によって血糖値は上昇します。
抜歯に限りらず歯科治療の際には、食事を抜いたり、食事直前の時間帯は避ける様にしてください。また、糖尿病のお薬の使用時間に気をつけてください。歯科治療は血糖値の安定した時間帯に治療を受けるようにしてください。
血糖値が高く、重度の糖尿病の方で抜歯が必要な場合は、全身管理のできる口腔外科のある総合病院での治療が必要な場合があります。その場合には紹介状を書かせていただきますので紹介先での治療をお願いします。患者さん自身が安全に治療を行うために必要となります。